•阿坎酸(Acamprosate)
阿坎酸可调节γ-氨基丁酸(GABA)和谷氨酸信号传导,减少渴求并支持戒酒。Meta分析表明其在减少饮酒频率和复发风险方面具有中等效力。在至少持续12周的研究(20项)中,与安慰剂相比,阿坎酸预防任何复饮的需治人数(NNT)为11。尽管COMBINE试验显示其获益有限,但近期的分析支持其在增加戒酒天数方面的有效性。阿坎酸经肾脏排泄,对肝功能损伤患者有益,但肌酐清除率(CrCl)<60 mL/min时需减量,CrCl<30 mL/min时禁用。阿坎酸与纳曲酮联用未显示出优于单用纳曲酮的额外益处。
•纳曲酮(Naltrexone)
纳曲酮是一种μ-阿片受体拮抗剂,通过阻断中脑边缘多巴胺通路介导的酒精奖赏效应发挥作用。通过此作用机制,纳曲酮可减少渴求和大量饮酒,有证据支持其每日口服和每月注射剂型的有效性。在至少持续12周的研究(19项)的Meta分析中,口服纳曲酮预防复饮(大量饮酒)的NNT为11(与安慰剂相比)。尽管有效,但由于对肝毒性或药物性肝损伤(DILI)的担忧,其在ALD人群中使用不足。近期一项回顾性研究显示,肝硬化患者使用纳曲酮与DILI发生无关,在代偿期与失代偿期肝硬化中应用均相对安全。因其经肝脏代谢,标准治疗仍需定期监测肝功能。
•双硫仑(Disulfiram)
双硫仑用于厌恶疗法,通过抑制乙醛脱氢酶,导致饮酒后乙醛积聚并引发不适症状(潮红、恶心、心动过速)。虽然这些厌恶效应可强化戒酒努力,但双硫仑具有较高的DILI风险,且因其与肝毒性相关且风险高,在ALD患者中禁用。严重精神疾病与心血管疾病者亦禁用,因其可能引发严重反应。因此,在大多数临床情况下并非首选。
•加巴喷丁(Gabapentin)
加巴喷丁是一种GABA类似物,通过抑制电压门控钙通道减少谷氨酸并增强GABA,产生抗焦虑和镇静作用,有助于缓解戒断症状和减少大量饮酒。加巴喷丁已被证明对有明显或长期戒断症状的患者尤其有效,在900-1800mg/天剂量下可减少大量饮酒并增加戒酒率。较高剂量(如>600mg/天)可能引起认知障碍,因此应谨慎使用,尤其对存在肝性脑病风险或易感人群。
•托吡酯(Topiramate)
托吡酯为抗惊厥药,可显著减少酒精摄入、促进戒酒并降低对酒精相关迹象的渴求。其作用机制源于与AMPA和红藻氨酸受体的相互作用,导致GABA和谷氨酸的调节,并减少中脑边缘通路的多巴胺释放。此外,它可降低γ-谷氨酰转移酶水平,且肝脏代谢少,是肝病患者的理想选择。但因存在认知迟钝、注意力下降、记忆困难等认知副作用,在出现肝性脑病征象的患者中需慎用;肾功能不全或合并代谢性酸中毒者禁用。
•巴氯芬(Baclofen)
巴氯芬是一种GABA-B受体激动剂,通过降低中脑边缘多巴胺活性,从而减少酒精强化的奖赏效应。研究表明,它可以安全地减少饮酒并提高ALD肝硬化患者的戒酒率,此外还能降低晚期肝病(包括肝硬化和酒精性肝炎)患者的临床失代偿和再入院率。其他研究表明其可能降低复发风险并增加戒酒天数比例。在谨慎剂量滴定下,患者通常耐受性良好。中枢神经系统(CNS)副作用(包括嗜睡和头晕)较常见,因此肝性脑病患者应避免使用。
AUD非药物干预涵盖行为改变、环境调整与社会支持。鉴于AUD慢性复发性特点,此类策略对激发改变动机、改善成瘾认知、实现长期康复至关重要。研究较为充分的早期干预模式为“筛查-行为干预-治疗转诊”。筛查后,任何临床医师均可采用动机性访谈(MI)原则开展5分钟结构化沟通。
MI是一种协作性、目标导向的咨询方式,旨在帮助患者化解矛盾心理、强化改变动机。可应用于急诊、门诊与住院场景,在其他慢性疾病中亦可促进行为改变。若患者仍饮酒且存在戒断风险,急诊就诊或住院期间通常是利用MI激励患者完成住院戒断或开始住院康复的时机。戒酒完成后,MI可有效引导患者进入强化门诊项目或其他门诊照护。
通过更规范的谈话治疗可进一步提升持续的临床参与,如动机强化疗法(MET)、认知行为疗法(CBT)与应急管理(CM)(表2)。这些疗法经研究证实对行为改变有效,可由受过培训的精神科医师、心理师、社会工作者或心理健康咨询师实施。此外,这些疗法可增强AUD药物治疗(MAUD)的效果,为AUD早期与持续缓解提供最佳结局。
表2 AUD的社会心理干预
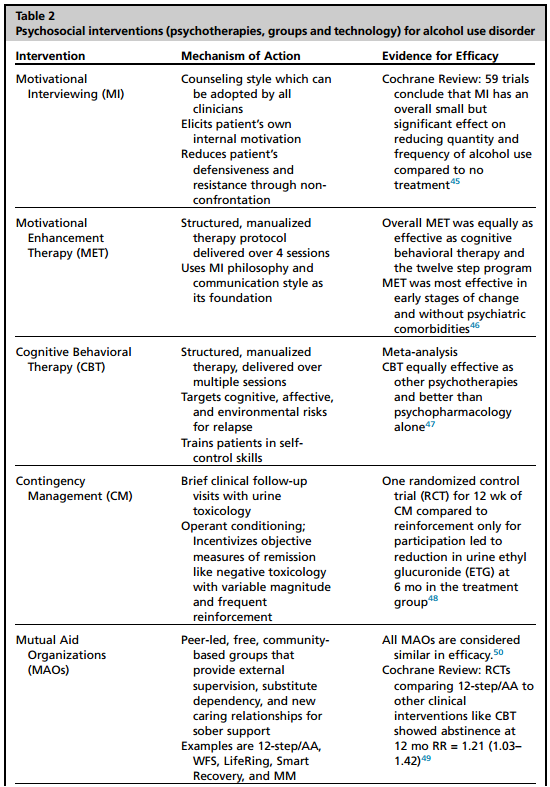

另外两种重要方法包括互助组织(MAO)与同伴康复指导专家(PRS),二者均致力于提供同伴支持、行为技能培养与社会再融入。除了前述的临床工作之外,必须鼓励此类心理社会干预。
MAO是由同伴主导的社区团体,旨在促进成员之间的联系和责任感。其优势在于免费、对新成员开放;鼓励新患者尝试不同组织内的团体,选择最契合自身目标的形式。
PRS基于自身康复经历,提供结构化、单向支持。与MAO不同,PRS接受正式培训,并在多种环境中工作,包括急诊科、惩教机构和门诊项目。研究显示其能提高患者参与度和依从性。PRS还能通过帮助个人应对早期康复并与支持社区建立联系,来增强MAO的参与度。其兼具经验与培训的双重角色,使其成为临床系统与同伴康复网络间的有效桥梁。
总体而言,非药物干预是AUD药物治疗的必要补充,可提供更完善的长期支持、社会融入和多元化康复途径。
数字平台已大幅扩展,特别是在COVID-19之后,提供虚拟互助小组、同伴支持网络、人工智能(AI)驱动干预、应急管理系统与康复导向社交平台等在线工具。这些工具可支持实时与异步护理,提高灵活性与可及性。新兴人工智能与机器学习应用通过整合临床、行为与神经生物学数据实现个体化诊疗,预测复发风险并定制干预方案,包括提供康复支持的AI聊天机器人。
可穿戴设备在AUD管理中亦逐步兴起。经皮酒精传感器使用便捷,但准确性与灵敏度不稳定,限制其临床应用;通过实时生物反馈,此类工具或可支持行为改变。Soberlink等远程血液酒精浓度追踪呼吸测醉仪有一定应用前景,但尚未经过同行评审验证。同时,FibroScan等非侵入性成像可提供ALD的直观证据,通常可提升对酒精对肝损伤的认知,与AUD患者行为改变意愿升高相关。
AUD是ALD发生发展的关键病因,后者为全球肝病相关死亡的主要原因。针对AUD和ALD,临床可采用药物联合非药物的综合干预模式。药物方面包括阿坎酸、纳曲酮等FDA批准药物及加巴喷丁、托吡酯、巴氯芬等非FDA批准药物,可有效减少饮酒、提高戒酒率,但需关注肝肾功能及不良反应。非药物干预包括MI、MET、CBT、CM、MAO和PRS,为长期康复提供重要保障。此外,数字平台、可穿戴设备与无创影像学等新兴技术可拓展诊疗可及性,助力个体化干预与行为改变。
参考文献:Khan M, Anand S, Shenoy A. Managing Alcohol Use Disorder in Alcohol-Related Liver Disease. Clin Liver Dis. 2026 Feb;30(1):17-28. doi: 10.1016/j.cld.2025.09.001.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)





