前言:目前理论体系下肺癌治疗的基石是TNM分期,基于准确的分期并结合指南意见是规范的治疗。但由于肺癌高发,对于中晚期的治疗方向相对更确切些,只是选择方案不同医生可能存在些许不同。但早期肺癌,则由于1B期肺癌含高危亚型或高危因素指南推荐术后辅助,以及部分1A期肺癌在多原发早期肺癌或含高危因素与高危亚型时临床辅助治疗的试验或推荐,从而带来患者对于1A期是否也需要术后辅助治疗的困惑与纠结。今天我们以一例1A2期肺浸润性腺癌的术后辅助治疗与否的思考,结合目前指南意见进行梳理,期望对广大患者与同道有所裨益。
(一)病例情况
1、基本信息:
女性, 62岁。
2、第一次问诊:2025.12
病史信息:
主诉:
发现肺部结节2年余。
现病史:
患者于21年7月发现肺部结节,2025年5月发现结节较之前有所增大,最近有觉得胸闷气短,未诉其他明显不适。2025年12月复查,上海某医院医生建议手术,为进一步治疗,特来问诊。
希望获得的帮助:
目前您是如何对这个结节进行定性? 是否建议手术?还是可以再继续观察? 如果选择手术,术后是否需要后续治疗?
影像展示与分析:
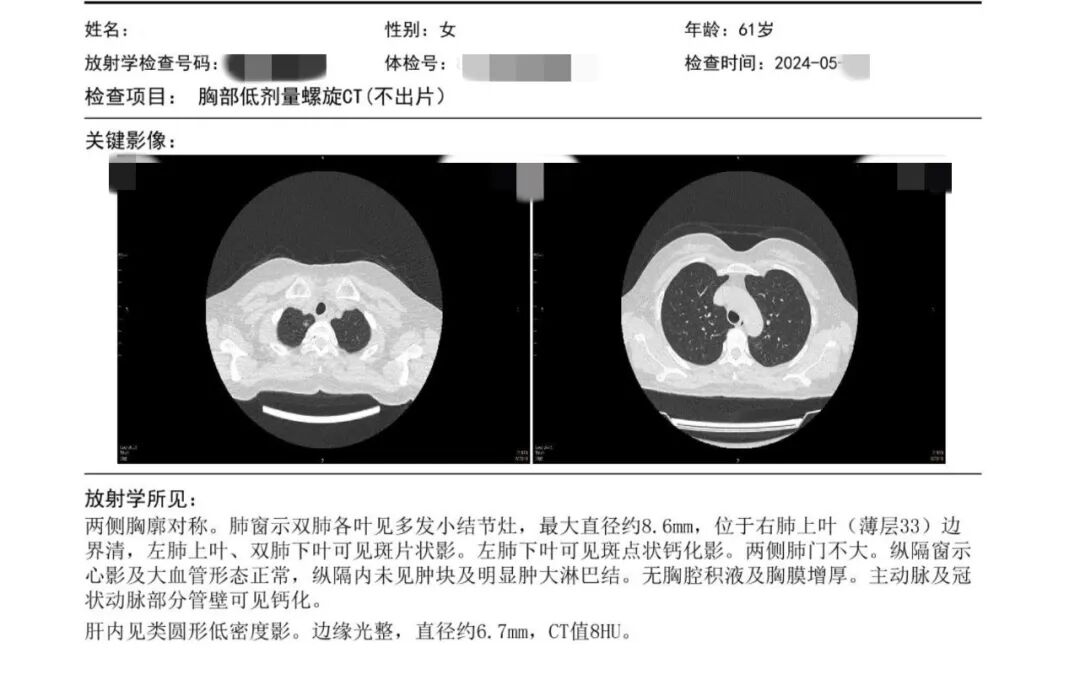
2024年5月时只有报告,没有办法看到影像,描述是右上长径8.6毫米的结节,图片上隐约可见小点状磨玻璃影。
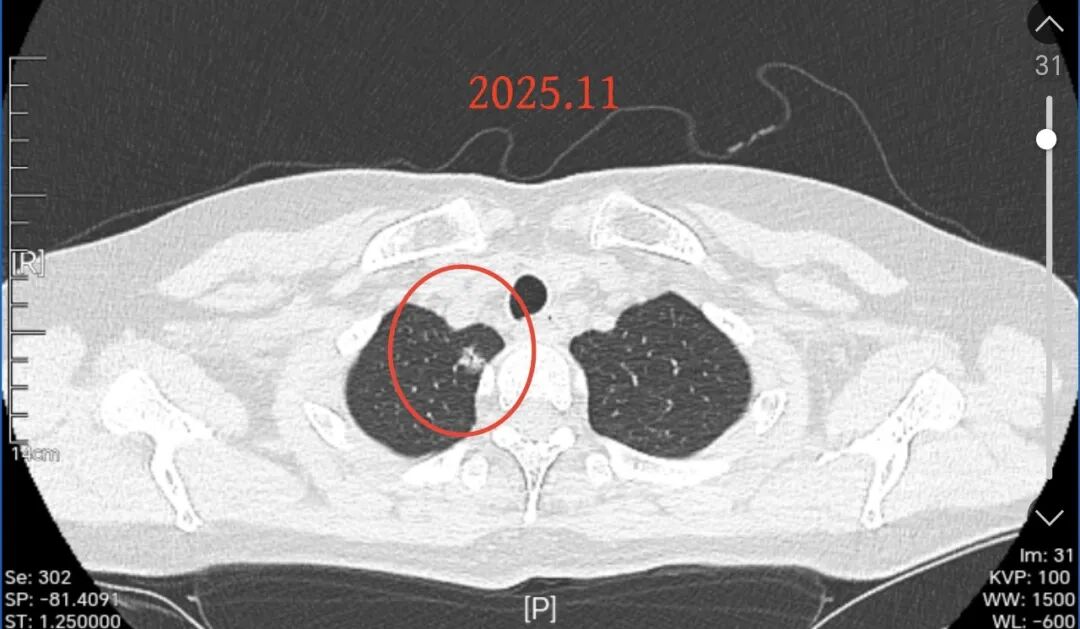
2025年11月时见右肺尖混合磨玻璃结节,中间伴小空泡征或细支气管扩张通气,实性成分明显,边上有少许磨玻璃成分,整体轮廓与瘤肺边界清楚,贴胸膜近,边缘不光滑,表面不平整。是典型恶性的影像表现,而且应该是至少微浸润性腺癌,更可能浸润性中分化。
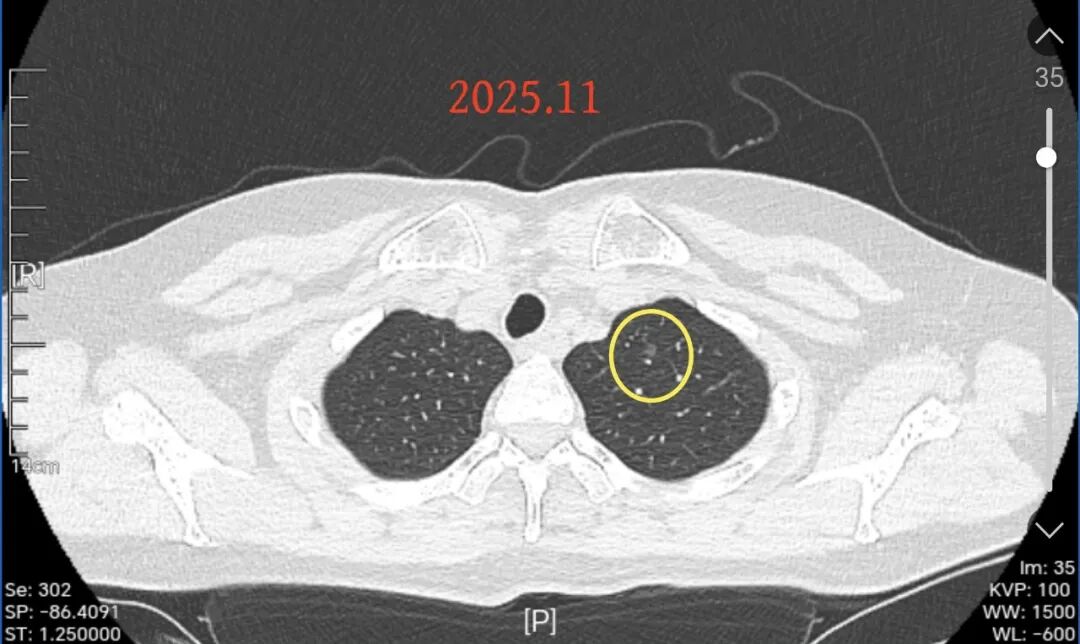
左肺尖淡而微小的磨玻璃结节,也是轮廓与边界清楚的,考虑广义上肿瘤范畴的微结节,比如肺泡上皮增生可能。
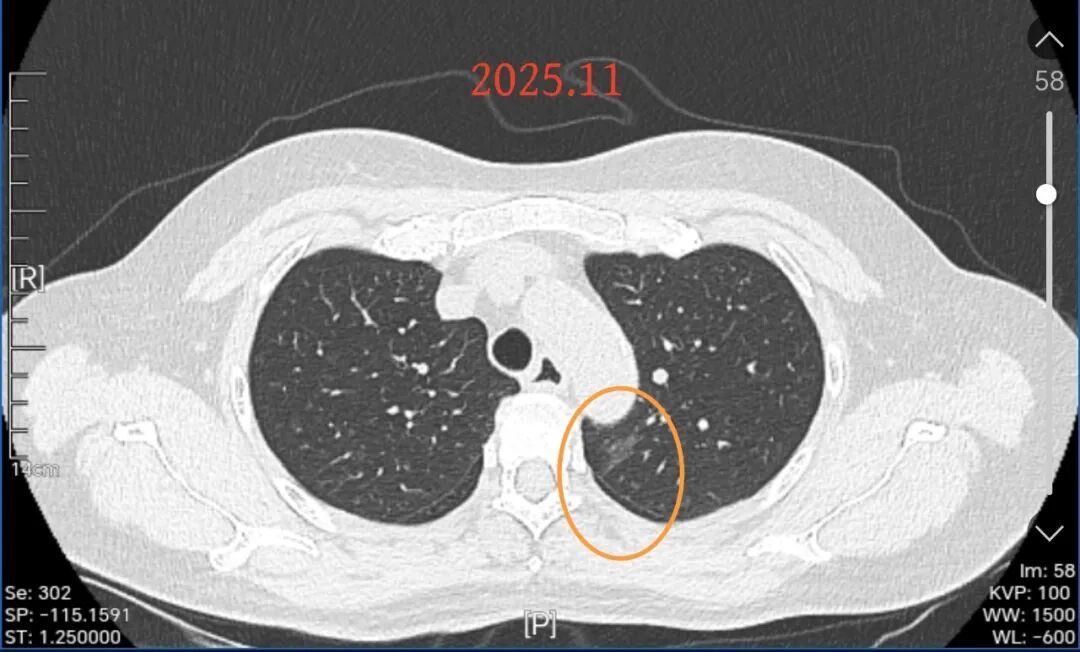
左上叶尖后段淡磨玻璃片状阴影,缺乏膨胀性,但由于轮廓与瘤肺边界清,也得考虑肺泡上皮不典型增生或原位癌之类可能性大。
我的意见:
红色的右上结节是主病灶,混合密度,表面不平,中间有空泡征,浅分叶明显,实性成分占比并不少,随访持续存在,并按大小描述是有所增大的,要考虑是恶性,而且是浸润性腺癌可能性大;桔色的密度虽淡,但也轮廓清楚,考虑不典型增生或原位癌可能性较大,由于目前没有明显实性成分,风险仍低;黄色的更小更淡,但也是轮廓清楚的,要考虑肺泡上皮增生。左侧的两处虽目前风险不大,但以后进展了仍得干预处理。所以右侧的应该近期先处理,一是由于它已经有一定风险,二是可以拉长左右两侧手术的时间间隔,利于机体恢复与耐受。由于病灶总体仍小,也有磨玻璃成分,我个人不太主张肺段或肺叶切除,何况多发情况下。所以我的总体建议是近期右侧的单孔胸腔镜下楔形切除加淋巴结采样,左侧的先6-9个月随访,若有进展并风险增高再来考虑干预处理的事。意见供参考!
3、第二次问诊:2026.1
病史信息:
疾病描述:
在上海某医院2025.12.23 入院,12.25手术切除病灶,术中共切除三个病灶,最大的病灶是浸润性肺癌,另两个问题不大,但术后发现是低分化,腺泡 80%,复杂腺体 20%,做了基因检测,没有靶点。
希望获得的帮助:
是否要借样本出来再进行基因检测? 复发风险高,是否需要后续治疗? 目前推荐后续方案如何?
次病灶影像再寻找:
之前问诊时我没有找出右上还有另外的病灶需要注意并一并处理的,手术居然切了三处病灶!我回头再逐帧看术前CT的影像,发现同在右上叶的只有下面这两处略显异常并像磨玻璃密度:
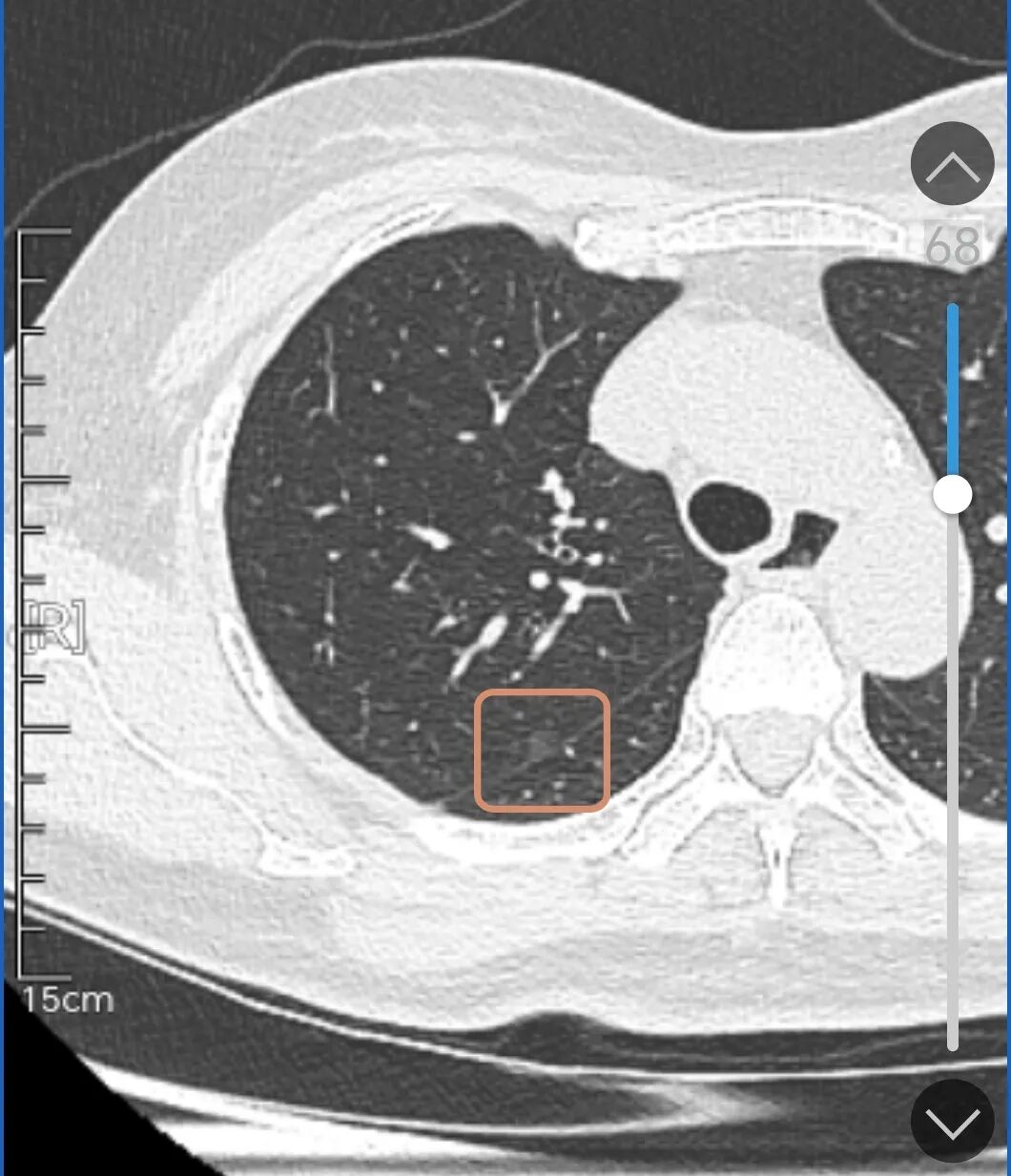
右上贴叶间裂处淡磨玻璃结节,轮廓与边界清。
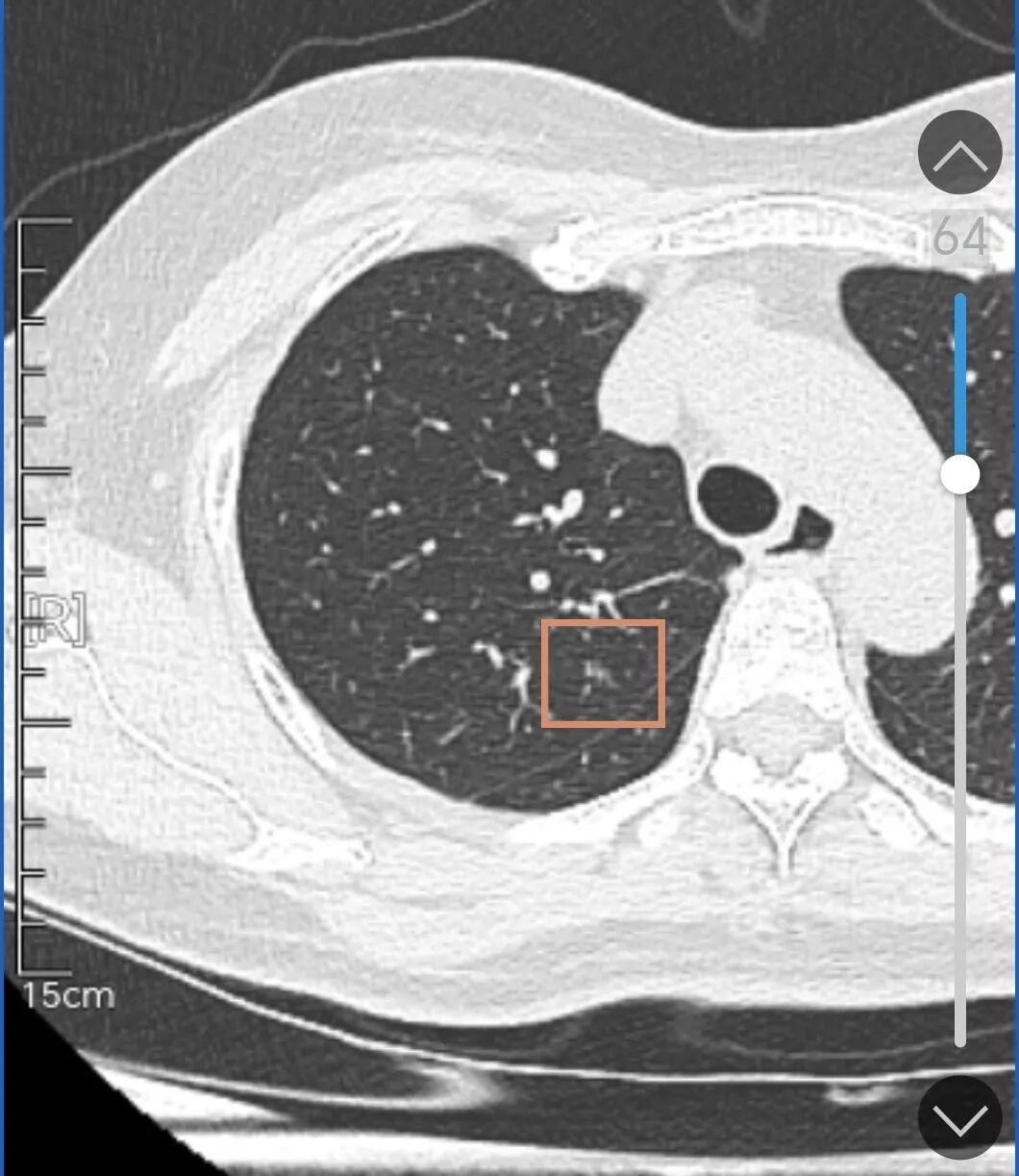
右上靠叶间裂较近的地方偏模糊的密度稍不纯的磨玻璃影。
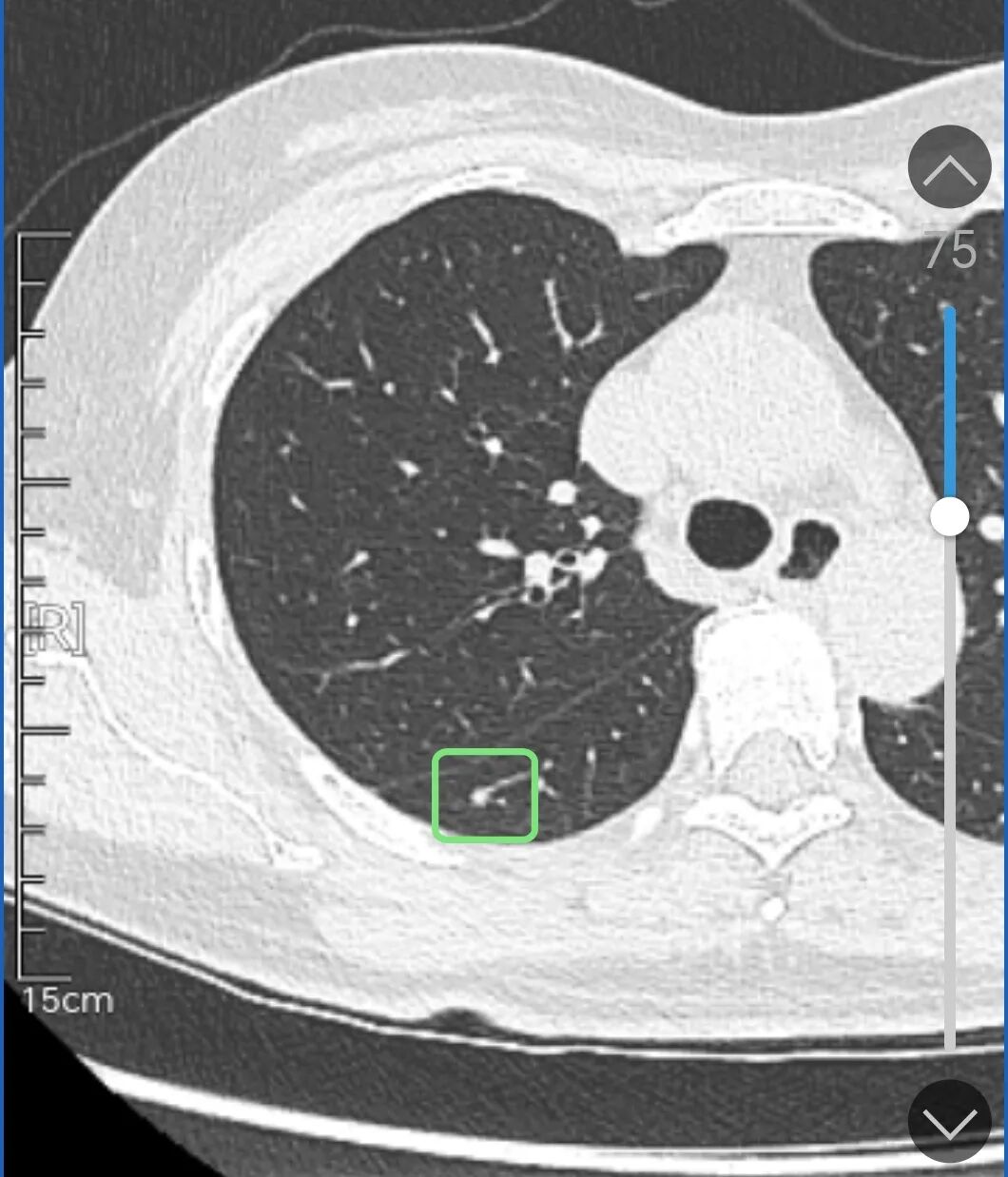
右下背段有处实性小结节伴血管进入,但病理报告上没说有下叶部分切除的字眼,所以应该三处都是上叶的,这处大概没有同时处理的。
术后病理与基因检测结果:

病理报告示主病灶浸润性腺癌,腺泡80%,复杂腺体20%。长径是1.2厘米;次病灶两处,一处是原位癌长径0.3厘米,一处是肺泡上皮增生,长径0.2厘米。

淋巴结阴性。
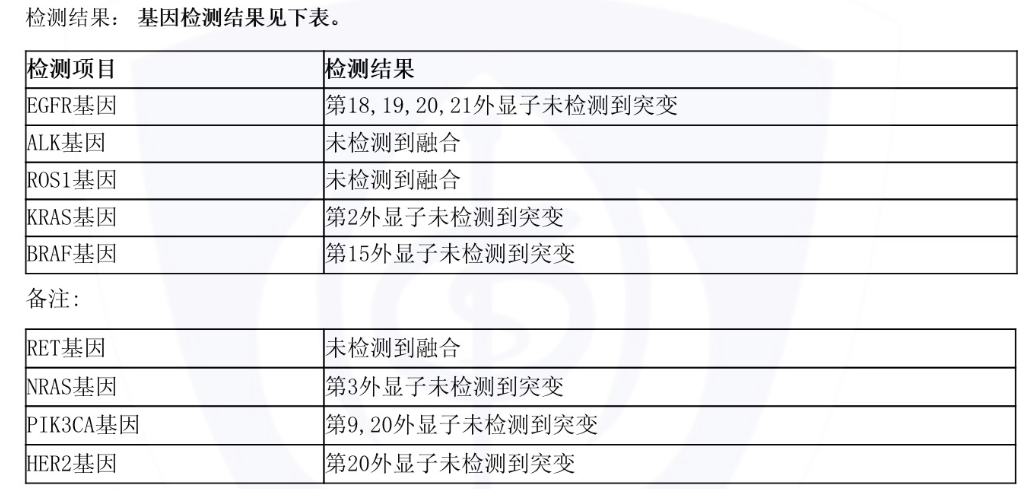
基因检测没有靶向药可以用。
我的意见:
你的这个病灶从术前影像上看仍是混合密度,从2024年5月到2025年11月约一年半的时间虽描述上有进展,但从能看到的CT报告上截图来说,进展肯定说不上厉害,而且总体大小仍不算大,分期仍是1A期。目前术后是否辅助治疗的依据主要是TNM分期,而非病理亚型。而且我之前也反复宣扬的理念是:真早期不必术后辅助治疗,伪早期予以辅助治疗也并不能杜绝术后复发转移,而只是延缓复发转移面已。以不可预测的获益换取确切可见的经济代价以及药物副作用(包括潜在长期对机体可能存在的影响),我认为是不划算的。所以个人建议暂不必再检测或术后辅助治疗。但可以考虑在2-3年内随访的间隔适当短一点,比如原来决定半年复查一次的,现在可以考虑4个月复查一次。术后的MRD检测可以考虑,但主要仍是阴性时心理上的安慰作用为主。意见供参考!
(二)临床上容易犯迷糊的点:1A2期并非1B期,两者要区分清楚
我记得在之前公众号文章中也分析过有的同道将1-2厘米之间的1A2期做TNM分期时错误的分到1B期。这是两个概念:因为ⅠA期在第八版分期中就开始按肿瘤大小 ,将T1分为1a、1b、1c,分别对应肿瘤大小在1厘米以下、1-2厘米以及2-3厘米。所以就有了T1aN0M0(分期ⅠA1)以及T1bN0M0(分期ⅠA2)和T1cN0M0(分期ⅠA3),但它们都是ⅠA期。
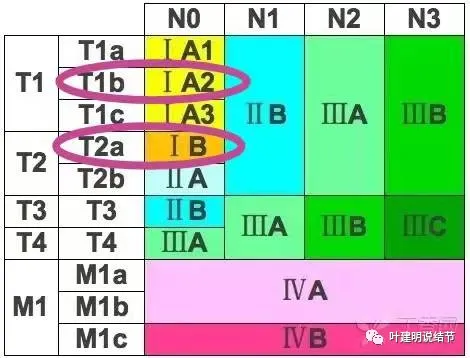
我们细看分期标准,T1b和IB是两回事!T1b是IA2期,而IB期的是T2a!今天这例肿瘤直径1.2厘米,是在1~2厘米之间,淋巴结阴性,无远处转移,同时没有侵犯胸膜,是T1b,分期1A2期,而不是IB期。如果你去问AI,它也是经常会搞错的!甚至在网络问诊中发现有的省级医院也会犯这样的错误。
(三)1A2期术后需要辅助治疗吗?
对于肿瘤大小在1-2厘米之间,分期1A2期的术后需要辅助治疗吗?我们先来看指南的意见:

中华医学会肺癌临床诊疗指南告诉我们肺癌术后要不要辅助治疗,看分期!IA期,包括T1a\1b\1c,只要N0M0,术后均只需定期随访,是1类推荐证据的。所以今天这种肿瘤大小在1-2厘米之间的,显然只是T1bN0M0、是IA2期,就算存在基因突变,有相应靶向药都也是不需要术后靶向治疗的。如果按指南肿瘤在2-3厘米,也就是T1cN0M0也仍然是IA期,也是不需术后任何辅助化疗或靶向治疗,但这我个人觉得如果肿瘤已经在2厘米以上,实体型或微乳头,抑或腺泡、乳头状亚型为主接近3厘米,其实仍是危险性较高的,还是需要酌情综合考虑,你觉得人为界定的2.9厘米与3.1厘米能区别吗?一个是IA期,一个是IB期!指南的表述是IB期可随访,其术后辅助治疗要多学科评估,有高危因素的(低分化、脉管侵犯、脏层胸膜侵犯、STAS、姑息性楔形切除)推荐术后辅助化疗,后面病理亚型以实体型或微乳头为主的可考虑化疗其实就是高危中的低分化类型,只是推荐的证据等级不一样,所以分开表述。这其中要注意的是“姑息性楔形切除”我觉得不能理解为小肺癌或磨玻璃为表现的肺癌进行的楔形切除,这是医生考虑楔切也是根治了的。它与文中表述的姑息性楔形切除应该不是一回事,姑息性楔形切除我的理解应该是:1、按肿瘤本向需要肺叶切除,因为机体合并其他疾病或肺功能不能耐受,妥协性的肺楔形切除;2、楔形后切缘阳性又无法进一步升级手术。所以如果医生说你的肺癌是早期的,因为只做了楔形切除,所以术后要辅助治疗,你最好仍得与主管医生充分沟通了解是不是必须。指南还说,IB期到Ⅱ期如果EGFR阳性的可行奥悉替尼辅助靶向治疗。
我们再看Ⅰ~ⅢB期非小细胞肺癌完全切除术后辅助治疗指南(2021版)是怎么说的:
首先,对EGFR突变的靶向治疗在早中期非小细胞肺癌肿瘤完全切除术后的辅助治疗中具有重要作用。TKI术后辅助治疗可处长这类病人的无病生存期(DFS),奥悉替尼还能显著降低远处复发,特别是脑转移的风险。所以可以作为Ⅱ~ⅢA期EGFR突变阳性NSCLC患者术后标准辅助治疗方案。在使用EGFR-TKI进行辅助治疗时,既可以使用EGFR-TKI单药,亦可采取辅助化疗序贯EGFR-TKI的治疗模式(推荐)。同样没有说ⅠA期NSCLC患者需要术后辅助靶向治疗。后面有具体的推荐:

EGFR突变阳性的ⅠA期NSCLC患者不推荐术后辅助化疗,ⅠB期NSCLC患者肿瘤完全切除术后,可考虑应用奥希替尼辅助治疗。也就是说,如果你的肿瘤达到ⅠB期,那么医生建议用奥悉替尼就是算符合指南要求的。只是ⅠA期的话,不管1A2还是1A3原则上都是不需要的。

EGFR突变阴性的ⅠA期NSCLC患者肿瘤完全切除术后也是只需定期随访,不推荐进行辅助化疗;ⅠB期NSCLC患者,肿瘤完全切除术后常规不推荐辅助化疗,对于其中存在高危因素的进行多学科综合评估,可考虑术后辅助化疗。
所以从上面的指南推荐,我们可以认定:1、EGFR突变阳性的ⅠA期NSCLC患者肿瘤完全切除术后不需要靶向治疗;2、EGFR突变阳性的ⅠB期NSCLC患者肿瘤完全切除术后可考虑应用奥悉替尼辅助靶向治疗;3、EGFR突变阴性的ⅠB期NSCLC患者肿瘤完全切除术后如果含有高危因素,经过多学科评估,可予以术后辅助化疗。
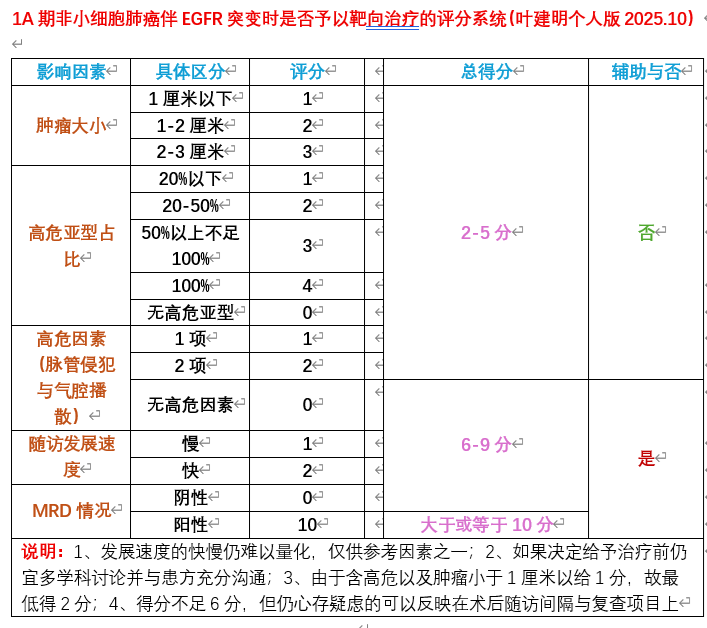
按指南意见,需要术后辅助治疗的是1B期起步!而我个人的意见则是1A3期的含高危因素与(或)高危亚型的可以适当积极进行多学科讨论并充分与患者沟通后决策后续治疗与否。
我个人总结的评分表如下:
(四)1A2期手术切除的术式应该如何?
我一直说目前的肺癌诊疗指南是脱胎来源于传统实性为主的肺癌得出的经验的,所以在磨玻璃肺癌横行的时代,存在合规过度治疗的嫌疑。但目前仍未有根本性的改变,所以再来看指南精神:

首先早期肺癌的标准术式是解剖性肺叶切除术,所以1A2期浸润性癌标准术式选择肺叶切除肯定是符合指南精神的。但指南中也说:对于外周型、T1a~b、N0的含有磨玻璃成分的非小细胞肺癌,应强烈考虑进行亚肺叶切除术,首选肺段切除术;对长径≤2 cm、以磨玻璃成分为主的ⅠA期周围型肺癌推荐楔形切除。所以对于1A2分期的含磨玻璃成分的(注意:不是含贴壁亚型)选择亚肺叶切除,包括楔形切除与肺段切除,但优选肺段切除也是可以的。若磨玻璃成分为主的,则首选楔形切除同样是可以的。
(五)总结
按上面的例子以及复习指南精神,我们可以得出下面的结论:
1、肿瘤大小在1-2厘米之间的,没有淋巴结转移与胸膜侵犯的,不管有无高危亚型或其他高危因素,分期均为1A2期(T1bN0M0),而非1B期(T2N0M0);
2、1A2期非小细胞肺癌标准术式是解剖性肺叶切除。但2025年中华医学会肺癌临床诊疗指南中的意见是:(1)若含磨玻璃成分的强烈建议亚肺叶切除,优选肺段切除;(2)若磨玻璃成分为主的则建议楔形切除。我个人的意见则更倾向保守点,尤其是外周能楔形切除位置的,基于“真早期与伪早期”理论的提出与理解,真早期多切无益、伪早期多切无用。所以外周2厘米以内,淋巴结评估阴性(PET-CT或纵隔镜、E-BUS)的,均可以考虑楔形切除,这也符合指南精神的。因为指南中有这段话:故在肺门及纵隔淋巴结评估阴性的情况下,肺楔形切除可以用于外周型肿瘤长径2 cm以内、尤其是以CT表现以GGO为主的NSCLC。而在后面的描述中指出了淋巴结评估方法:Ⅰ~Ⅲ期肺癌在术前规范纵隔分期未发现淋巴结转移(PET-CT或EBUS、纵隔镜检查阴性)的前提下,淋巴结清扫较采样并未明显升期或带来术后生存优势,但术前仅行常规影像分期(未行PET或EBUS、纵隔镜分期)者,仍推荐行淋巴结清扫。
3、1A2期术后按指南并不需要辅助治疗,包括化疗或靶向治疗,无关有无高危因素或高危亚型。但若存在EGFR突变时,个人意见仍可以按叶建明提出的个人版评分标准进行评分,决定是否术后辅助治疗。
4、指南的意见是底线,是有医疗鉴定时让自己立于原则正确的一边。但死守指南并不是最有益于患者的利益,因为指南的更新必是滞后于临床需求的。真正站在患者角度,维护患者利益立场且充分沟通与知情同意下的个体化治疗才永远是医者应该践行与思考的方向。




